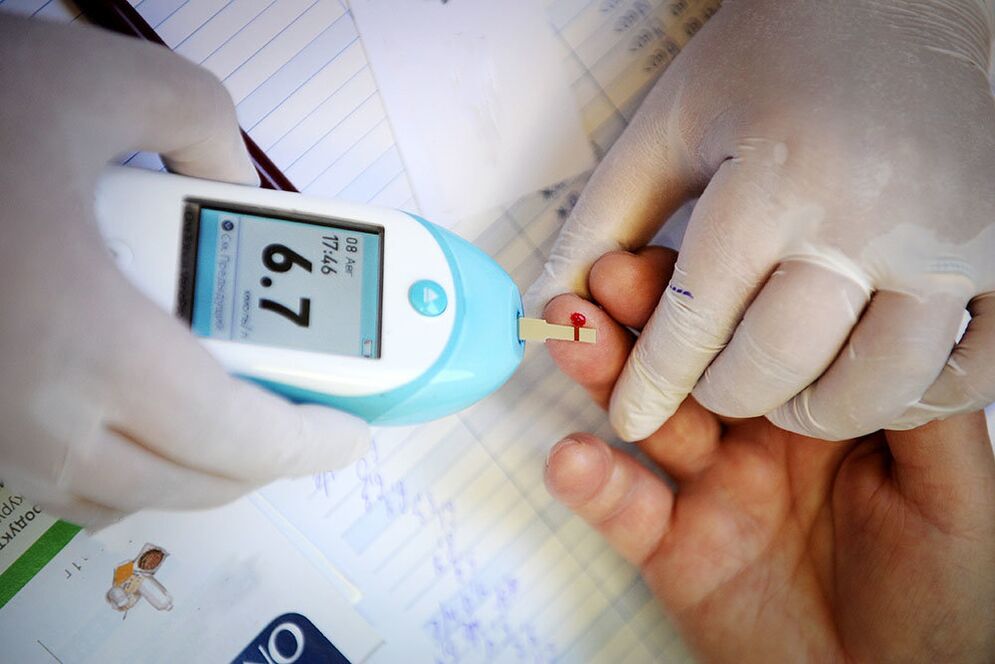
Cukura diabēts ir endokrīno slimību grupa, kas attīstās glikozes uzsūkšanās procesu traucējumu dēļ un ir hroniska. Pēc PVO aplēsēm, aptuveni pusmiljards cilvēku visā pasaulē cieš no šīs patoloģijas. Pacientiem ļoti svarīga ir pareiza un savlaicīga cukura diabēta ārstēšana. Tas neļauj pilnībā atbrīvoties no slimības, bet ļauj izvairīties no smagām komplikācijām un atvieglot simptomus, tādējādi nodrošinot normālu dzīves kvalitāti.
Cēloņi
Vienkārši sakot, diabēta cēloņus var raksturot kā šūnu jutības samazināšanos pret hormona insulīnu vai tā sekrēcijas pārkāpumu.
Aizkuņģa dziedzeris sintezē insulīnu, kas uztur vēlamo cukura līmeni asinīs un nodrošina glikozes piegādi gandrīz visu ķermeņa audu šūnām.
Cukura diabēta gadījumā tiek traucēti vielmaiņas procesi. Vai nu aizkuņģa dziedzera šūnas vairs neražo pietiekami daudz insulīna (1. tips), vai arī organisms nevar to pareizi izmantot (2. tips). Tā rezultātā glikoze tā vietā, lai iekļūtu šūnās, uzkrājas asinīs un urīnā. Pacientam rodas attiecīgi hiperglikēmija un glikozūrija.
Cukura diabēts ir viena no daudzfaktoru slimībām. Tās rašanos var izraisīt:
- vīrusu slimības;
- slikts uzturs;
- fiziskā neaktivitāte;
- liekais svars, īpaši aptaukošanās stadijā;
- ar vecumu saistītas izmaiņas;
- alkohola lietošana, pārēšanās;
- nekontrolēta medikamentu lietošana;
- hipertensija;
- citas endokrīnās patoloģijas;
- aizkuņģa dziedzera traumas;
- stresa ietekme.
Slimības attīstības iespējamība viena vai vairāku provocējošu faktoru klātbūtnē ir atkarīga no iedzimtas noslieces.
Diabēta simptomi
Īpaši slimības simptomi ir:
- bieža urinēšana (poliūrija). Cukura diabēta gadījumā urīns izdalās lielos daudzumos, bet nesāpīgi un galvenokārt dienas laikā;
- pastāvīgas slāpes, ko izraisa dehidratācija;
- palielināta ēstgriba, kas slimības sākumā var izpausties lēkmēs. Pacientus parasti piesaista saldie ēdieni, kas sastāv no vienkāršiem ogļhidrātiem;
- svara maiņa. Pārmērīgas apetītes dēļ pacienti bieži zaudē svaru, palielinoties olbaltumvielu un tauku katabolismam.
Cukura diabētu pavada citi simptomi:
- redzes asuma samazināšanās;
- roku un kāju nejutīgums;
- miegainība (īpaši dienas laikā), vājums, smags nogurums un pastiprināta svīšana pat ar nelielu piepūli;
- ādas problēmas (nieze, nedzīstošas brūces, tumšu kunkuļu parādīšanās noteiktās ķermeņa vietās);
- sausa mute, smaganu iekaisums, zobu stāvokļa pasliktināšanās.
Pirmajā tipā insulīna deficīts attīstās ātri, un uzskaitītie simptomi strauji palielinās, un tos ir grūti ignorēt. Pacientiem ar 2. tipu slimība ilgstoši var būt asimptomātiska, un pat pazīmes, kas uz to liecina, var nebūt tik izteiktas. Tāpēc slimības otrais variants bieži tiek atklāts vairākus gadus pēc tā sākuma.
Pacientam var nebūt visas pazīmes, bet tikai 2-3 no tām. Turklāt hiperglikēmijas simptomi viņam var traucēt tikai noteiktā slimības stadijā, un tad organisms it kā pielāgojas paaugstinātajam cukuram, un šīs sajūtas pazūd. Tāpēc, parādoties pirmajām diabēta pazīmēm, ir svarīgi veikt īpašu diagnozi.
Cukura diabēta veidi
Cukura diabēts nav atsevišķa slimība, bet gan patoloģisku stāvokļu grupa. Starptautiskajā klasifikācijā ir vairāki veidi, taču lielākajai daļai pacientu tiek diagnosticēta 1. vai 2. tipa slimība. Bieži sastopams arī gestācijas diabēts, kas rodas grūtniecības laikā un var apdraudēt sievietes un bērna veselību.
1 tipa cukura diabēts
1. tipa cukura diabēts sākas, kad aizkuņģa dziedzeris pārstāj ražot insulīnu beta šūnu iznīcināšanas dēļ. Sakarā ar to organismā rodas absolūts šī hormona deficīts, tiek traucēta ogļhidrātu vielmaiņa, un tad cieš citi vielmaiņas procesi. Slimība parasti sākas pirms 30 gadu vecuma, bieži vien bērnībā vai pusaudža gados.
Šāda veida slimība ir ģenētiski noteikta, un patoloģijas attīstība notiek ārējo faktoru ietekmē, kas iedarbojas uz imūnsistēmu.
2 tipa cukura diabēts
2. tipa cukura diabēts tiek diagnosticēts daudz biežāk nekā 1. tipa cukura diabēts. Tās rašanās mehānisms ir atšķirīgs: aizkuņģa dziedzeris joprojām ražo insulīnu, bet glikoze neietilpst šūnās, jo ir traucēta jutība pret hormonu. Tās daudzums asinīs pastāvīgi saglabājas augstā līmenī. Šo stāvokli sauc par insulīna rezistenci.
Parasti slimība attīstās pieaugušajiem, bieži pēc 40-45 gadiem. Liekā svara klātbūtnei ir liela nozīme slimības rašanās gadījumā: saskaņā ar statistiku, tas ir raksturīgs vairāk nekā 80% pacientu ar šo diagnozi. Šī faktora klātbūtnē, visticamāk, tiks realizēta iedzimta predispozīcija, jo liekās tauku masas dēļ rodas insulīna receptoru defekts.
Cilvēkiem, kuriem nav liekā svara, insulīna rezistenci izraisa citi iemesli, tostarp endokrīnās sistēmas un dažas citas slimības.
Gestācijas diabēts
Šī patoloģija rodas grūtniecēm glikozes tolerances samazināšanās dēļ. Tas ir starpstāvoklis starp normālu un diabētu, kas parasti izzūd pēc dzemdībām. Tas jānošķir no 1. vai 2. tipa primārās izpausmes, kas atklāta grūtniecības laikā.
Riska grupas sievietes:
- liekais svars;
- vecāki par 30 gadiem;
- ja anamnēzē ir smaga toksikozes un gestoze, hronisks spontāns aborts, nedzīvs dzemdības, hroniskas anomālijas bērniem iepriekšējās grūtniecības laikā;
- kas cieš no sirds un asinsvadu un endokrīnām slimībām.
Cukura diabēts grūtniecēm var sākties bez šiem faktoriem.
Šī patoloģija apdraud sievietes un bērnus, pat izraisot dzīvībai bīstamus apstākļus. Riskus un iespējamās komplikācijas var novērst, kontrolējot cukura līmeni.
Riska faktori
Daudzi pētījumi tieši saista slimības attīstības iespējamību ar ģenētisko noslieci. Ja vienam no vecākiem ir 1. tipa cukura diabēts, iespēja pārmantot slimību ir 5%, ja abi vecāki ir slimi, tā palielinās līdz 20%. Cilvēkam, kura vecākiem ir 2. tipa slimība, iespēja saslimt ar šo slimību ir aptuveni 80%, bet aptaukošanās gadījumā tā tuvojas 100%.
Bet pat tad, ja jums ir tiešie radinieki ar cukura diabētu, jūs varat novērst iedzimtas noslieces ieviešanu, ja ņemat vērā riska faktorus un veicat profilakses pasākumus.
Viscerālā aptaukošanās ir viens no galvenajiem faktoriem, kas provocē cukura diabēta attīstību. Lieko svaru izraisa nepareizs uzturs ar lielu vienkāršo ogļhidrātu patēriņu, fizisko aktivitāšu trūkums, noteiktu medikamentu lietošana un hormonālie traucējumi (piemēram, androgēnu pārpalikums). Saskaņā ar starptautiskajiem standartiem viscerālā aptaukošanās tiek diagnosticēta, ja vidukļa apkārtmērs ir lielāks par 80 cm sievietēm un vairāk nekā 94 cm vīriešiem.
Citi dzīvesveida faktori ir smēķēšana, pārmērīga alkohola lietošana un ilgstoša stresa iedarbība.
Citas slimības
Riska grupā ir sievietes ar policistisko olnīcu sindromu, kā arī abu dzimumu cilvēki ar sirds un asinsvadu un endokrīnās sistēmas slimībām.
Vecums
Ja visas pārējās lietas ir vienādas, 2. tipa diabēta attīstības risks palielinās cilvēkiem, kas vecāki par 45 gadiem.
Diagnostikas metodes
Visuzticamākais veids, kā diagnosticēt diabētu, ir laboratorijas testi. Pirmā lieta, kas ļauj aizdomām par slimības klātbūtni, ir tas, ka cukura līmenis asinīs ir augstāks par normu (tukšā dūšā tas ir vairāk nekā 6, 1-7, 0 mmol/l, un 2 stundas pēc ēšanas ir vairāk nekā 11, 1 mmol /l). Ja rezultāti ir apšaubāmi, tiek veikts papildu glikozes tolerances tests, kas palīdz noteikt prediabētu.
Pārbaudes laikā tiek pārbaudīts arī glikēts hemoglobīns, insulīna rezistences indekss, glikozes klātbūtne urīnā, tiek veikti insulīna un C-peptīda testi, kas ļauj novērtēt β-šūnu aktivitāti un insulīna tilpumu. ražošanu.
Lai diagnosticētu 1. tipa cukura diabētu, īpaši netipiskos gadījumos, tiek nozīmēta asins analīze, lai noteiktu antivielas pret β-šūnām.
Pacientu var nosūtīt arī pie speciālistiem (kardiologa, oftalmologa) konsultācijai, lai novērstu komplikācijas.
Labāk ir iziet pilnu izmeklēšanu vienā medicīnas iestādē, kur var ātri veikt pārbaudi un saņemt medicīnisko palīdzību. Mūsdienīgajā medicīnas centrā ir radīti apstākļi ātrai un kvalitatīvai pacientu izmeklēšanai. Medicīnas centra tehniskais aprīkojums ļauj veikt nepieciešamos pētījumus, un klīnikā strādā pieredzējuši ārsti, kuri izrakstīs ārstēšanu un noskaidros visus iespējamos jautājumus.
Diabēta ārstēšana
Pagaidām nav atrastas metodes, kā pilnībā atbrīvoties no šīs slimības. Ārstēšana ir vērsta uz pacienta stāvokļa stabilizēšanu, simptomu mazināšanu un komplikāciju novēršanu. Ja tiek ievēroti visi ieteikumi, pacienti ar cukura diabētu var samazināt slimības ietekmi uz ikdienas dzīvi.
Narkotiku ārstēšana var ietvert insulīna terapiju vai perorālus medikamentus, kas pazemina cukura līmeni asinīs. Insulīns ir nepieciešams pacientiem ar 1. tipa cukura diabētu, jo tas atrisina ogļhidrātu metabolisma kompensācijas problēmu un novērš hipo- un hiperglikēmijas attīstību. Otrajā veidā tas tiek nozīmēts citu pasākumu neefektivitātes gadījumā, kā arī pēc indikācijām (piemēram, grūtniecības laikā, ievērojams ķermeņa masas samazinājums, noteiktas komplikācijas).
Antihiperglikēmiskās zāles tiek parakstītas pacientiem ar otro veidu. Šajā grupā ietilpst produkti ar dažādiem darbības principiem:
- insulīna sekrēcijas uzlabošana;
- paaugstināta jutība pret insulīnu;
- ogļhidrātu un citu uzsūkšanās samazināšana;
Tie darbojas atšķirīgi, bet galu galā palīdz atjaunot normālu glikozes līmeni asinīs.
Ārstēšanas programmas noteikšana, zāļu vai to kombinācijas izvēle ir ārstējošā ārsta pienākums. Pie endokrinologa klīnikā var pierakstīties ar vietējā terapeita nosūtījumu vai bez nosūtījuma par maksu. Pieteikties konsultācijai varat tiešsaistē vai pa tālruni.
Kombinācijā ar medikamentiem tiek izmantotas arī citas ārstēšanas metodes:
- diēta (diēta cukura diabēta gadījumā obligāti ietver ogļhidrātu ierobežošanu),
- iespējama fiziskā aktivitāte,
- vitamīnu un mikroelementu deficīta kompensācija,
- regulāra cukura līmeņa kontrole.
Ja rodas komplikācijas vai vienlaicīgas slimības, papildus tiek nozīmēta atbilstoša ārstēšana. Cukura diabēta ārstēšanā tiek izmantotas arī ķirurģiskas metodes (bariatrija), ja citi pasākumi nav pietiekami efektīvi.
Iespējamās komplikācijas
Ogļhidrātu vielmaiņas traucējumi cukura diabēta gadījumā ietekmē visa organisma darbību, bet slimība visvairāk iznīcina asinsvadus.
Biežas diabēta komplikācijas ir:
- tīklenes atslāņošanās;
- nieru mazspēja;
- neiropātija;
- aterosklerozi, kas izraisa daudzas nopietnas problēmas, tostarp stenokardiju, sirdslēkmes un insultus.
Slimība negatīvi ietekmē imūnsistēmu, izraisot ādas un locītavu patoloģijas.
Visnopietnākā komplikācija ir diabētiskā koma. Šo stāvokli var izraisīt pārāk augsts vai pārāk zems cukura līmenis. Šādos gadījumos pacientam nepieciešama neatliekama medicīniskā palīdzība reanimācijā.
Patoloģijas profilakse
Pasākumi cukura diabēta profilaksei daļēji sakrīt ar vispārīgiem ieteikumiem veselības saglabāšanai un slimību profilaksei. Cilvēkiem ar ģenētisku noslieci tie īpaši rūpīgi jāievēro:
- vadīt aktīvu dzīvesveidu un kontrolēt svaru;
- ēst pareizi, samazinot ātro ogļhidrātu patēriņu (maizes izstrādājumi, saldumi utt. );
- atteikties no sliktiem ieradumiem (smēķēšana, regulāra alkohola lietošana);
- izvairīties no nevajadzīga stresa;
- Pēc 40 gadu vecuma katru gadu pārbaudiet cukura līmeni asinīs.
Lai nepalaistu garām diabēta attīstību, lai to identificētu agrīnā stadijā un palīdzētu savam organismam, ir svarīgi uzraudzīt brīdinājuma zīmes un nevilcināties vērsties pie ārsta.
























